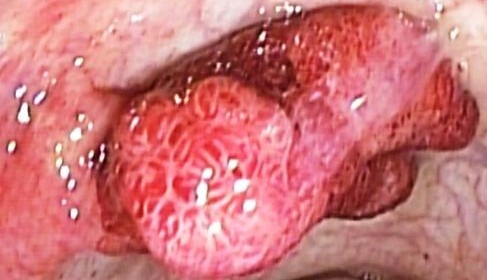
POLIPOS DE COLON Y DEFINICION POR ENDOSCOPIA
Los pólipos de colon y recto son las lesiones precursoras del cáncer de estos órganos (CCR). Algunos de estos pólipos se originan de mutaciones llegando a desarrollar displasia de alto grado e incluso invasión a la submucosa.
La selección óptima de los pacientes que padecen pólipos malignos para decidir seguimiento por endoscopia o tratamiento quirúrgico es importante para disminuir los riesgos de cáncer residual o de la misma cirugía. Existen herramientas endoscópicas que pueden identificar con gran exactitud las características asociadas a cáncer antes de considerar su resección e incluso si es necesario cirugía después de una resección endoscópica. El reconocimiento endoscópico de la invasión mucosa profunda (pólipos malignos) es indicación de cirugía. Las técnicas optimas de resección endoscópica y manejo de muestras de tejidos cuando existe un mayor riesgo de pólipo superficial invasivo y sopesar el riesgo/beneficio de la cirugía cuando se descubre que un pólipo extirpado por vía endoscópica tienen invasión mucosa.
Definición de pólipo maligno: se refiere a pólipo de colon y recto incluyendo las lesiones planas con invasión tumoral de la submucosa sin extensión dentro de la muscular propia. Estas lesiones corresponden a las pT1 en el sistema de clasificación TNM.
El sistema de clasificación de Viena es un consenso entre patólogos de Occidente y Japón para clasificar las neoplasias epiteliales gastrointestinales en 5 categorías:
Categoría 1. Negativa para neoplasia o displasia
Categoría 2. Neoplasia o displasia indefinida
Categoría 3. Neoplasia de bajo grado no invasiva (Adenoma de bajo grado / displasia de bajo grado)
Categoría 4. Neoplasia no invasiva de Alto grado
4.1. Displasia o adenoma de alto grado
4.2 Carcinoma No invasivo (Carcinoma in situ) (a)
4.3 Sospecha de carcinoma invasivo
Categoría 5. Neoplasia Invasiva
5.1 Carcinoma Intramucoso (b)
5.2 Carcinoma Submucoso o más allá
(a) No invasivo ausente de invasión evidente
(b) Carcinoma intra mucoso
Se recomienda la resección endoscópica de los pólipos tipo adenomas con displasia de alto grado puesto que estas lesiones no tienen riesgo de neoplasia residual en la pared intestinal ni de nódulos linfáticos comprometidos vecinos después de la resección endoscópica completa.
El manejo óptimo de los pólipos malignos con la colonoscopia moderna antes de la resección se basa en definir las características endoscópicas de la morfología de la lesión, superficie y patrón vascular .Una valoración adecuada se debe acompañar de cromo endoscopia a base de tinción (índigo carmín) o imagen mejorada a base de electrónica (magnificación electrónica o HD) identificara lesiones con características endoscópicas que son específicas de invasión por cáncer submucosa profunda.
La invasión submucosa profunda de lesiones de colon se define como de 1 mm (1000 mm) de invasión submucosa y se asocia con un alto riesgo de cáncer residual después de la resección endoscópica y alto riesgo de compromiso de nódulos linfáticos y cuando esta está presente el paciente debe ser sometido a estudios de estadificación por ser candidato a resección quirúrgica. La ausencia de características endoscópicas de invasión submucosa profunda hace candidato a los pacientes a resección endoscópica.
No existen signos endoscópicos de alta sensibilidad o especificidad para determinar la invasión superficial ( menor de 1 mm) sin embargo existen algunas características endoscópicas asociadas a un elevado riesgo de invasión submucosa superficial incluyendo el gran tamaño de la lesión ( 20 más o mayor ), morfología deprimida o sésil , o extensión lateral no nodular (LST-NG) y nódulos discretos en LST- G algunas de estas lesiones deben ser resecadas por endoscopia en bloque debido a que facilita al patólogo la valoración y estadificación en particular la profundidad de la invasión .
CLASIFICACION ENDOSCOPICA SEGÚN EL PATRON DE LA SUPERFICIE.
La valoración endoscópica de los pólipos colorectales para predecir el tipo histológico (Adenoma vs tipo serrado) y determinar la presencia de características asociada a invasión submucosa profunda son importantes herramientas en la colonoscopia moderna. La valoración endoscópica puede ser asistida por longitudes de onda que mejorar la visualización de los vasos sanguíneos y delinean la superficie mucosa con la margen de banda estrecha (NBI de Olympus) o la imagen de luz azul de Fujinom o por técnicas de procesamiento que aumentan o intensifican estos elementos como iSCAN de Pentax. La magnificación óptica puede ayudar con la caracterización si está disponible
SISTEMAS DE CLASIFICACIÓN ENDOSCOPICA
IMAGEN DE BANDA ESTRECHA INTERNACIONAL PARA ENDOSCOPIA COLORECTAL
Clasificación NICE. In 2009, el grupo de interés de tumor de colon BBI propuso el sistema de clasificación NICE la cual ha sido validada por estudios subsecuentes como un sistema exacto de clasificación de pólipos como:
Tipo 1 Clase Serrados ya sea hiperplásicos o pólipos serrados sésiles)
Tipo 2 es el adenoma convencional
Tipo 3 son aquellos con disrupción del patrón de superficie y de la estructura de los vasos esta es específica pero no sensible para invasión submucosa profunda.
La clasificación NICE puede ser utilizada con o sin magnificación the y no requiere de tinción en aerosol.
CLASIFICACION TEAM JAPONESA DE IMAGEN DE BANDA ESTRECHA (JNET)
Una de las dificultades de la clasificación NICE es de no distinguir entre displasia de bajo grado, alto grado, invasión submucosa superficial en lesiones del tipo 2. Por esta razón surgió en el año 2014 en Japón por expertos la clasificación JNET la cual requiere endoscopia de magnificación; esta mantiene los tipo 1 y 3 de la NICE pero dentro dela JNET divide la 2 en 2ª y 2b; en la cual la 2b se asocia a displasia de alto grado e invasión submucosa superficial.
En la 2b en cuanto al patrón vascular el diámetro y/o la distribución de los vasos es irregular y heterogénea, el patrón de la superficie es irregular y desprovisto del patrón parecido al pit; margen de estructura esponjosa y poco claro en forma de hoyo.
CLASIFICACION KUDO PATRON PIT (APERTURA DE LAS CRIPTAS).
Esta requiere colonoscopia con magnificación con cromoendoscopia química con spray permite la evaluación de los pólipos malignos a través de la caracterización de los pit (criptas) las cuales son aperturas de las criptas. Como lo describió KUDO y colaboradores los PIT se clasifican en 6 patrones: Tipo I, II, IIIL, IIIS, IV y V.
Tipo I: las criptas parecen como hoyos redondeados
Tipo II: las criptas parecen como estelares (asteroides) u hoyos papilares
Tipo III S: redondeados y tubulares más grandes que los de Tipo I
Tipo III L: pequeños y redondeados
Tipo IV: parecen hoyos en forma de ramas (dendríticos) o circunvolución
Tipo V: parecen como hoyos no estructurados
Vi No estructural
TUMOR (LESION) DE EXTENSION LATERAL: Okamoto el al. Describe los pólipos colorectales mayores de 10 mm, planos (0-II9, o de forma sésiles (0-Is) y la extensión lateral (en contraste a la vertical) a lo largo de la pared del colon como LSTs o lesiones de extensión lateral. Estas lesiones son clasificadas adicionalmente en dos (2) fenotipos, LSTs-G, las cuales son de superficie nodular y las LST-NG, la cual tiene una superficie lisa (Figuras 5 y 6). Los LST-G pueden sub-tipificarse por la superficie nodular la cual comprenden lesiones con nódulos homogéneos y aquellas con nódulos de tamaño mixtos conocidas como LST-G mixtas las cuales poseen superficie lisa y las elevadas planas y subtipos pseudo deprimidas. La morfología de la sub-clasificación de Listas facilita el plano de remoción endoscópico, así como da información del riesgo de invasión submucosa y fibrosis submucosa. Por ejemplo, LST-G tienden a crecer lateralmente a grandes diámetros con un bajo riesgo de desarrollar invasión submucosa (menor del 2%) o fibrosis significativa independientemente del diámetro, mientras las LST-G con nódulos de tamaño mixto poseen un alto riesgo de invasión submucosa (7.1% para lesiones menores de 20 mm y 38% para aquellas mayores de 20 mm), con puntos de invasión localizados debajo del nódulo de mayor tamaño. En tales lesiones, es preferible remover los nódulos más grandes y algunos sospechosos para enviar a estudio histopatológico que reportan patología avanzada). Las LST –NG poseen un alto riesgo de invasión submucosa: 27.8% y 41.4% en pseudodepresivas no granulares para Listas de diámetros de 10-19 mm y 20-29 mm respectivamente y de 6.4% y 10.4% en LSTs elevadas planas no granulares en diámetros de 10-19 mm y 20-29 mm respectivamente. En tales lesiones el punto de invasión es típicamente multifocal. Además, las lesiones LST-NG a menudo poseen fibrosis submucosa y pueden ser removidas con resección mucosa endoscópica (EMR).
SIGNO DE NO ELEVACION: Sugiere invasión submucosa profunda tras inyección con solución debajo del pólipo cuando la lesión no levanta e casos donde no se ha realizado biopsias previas ni tatuaje (los cuales pueden provocar fibrosis y podrían ser resecados endoscópicamente).
Recomendaciones:
- Se recomienda que tanto los pólipos pedunculados (con tallo) y los no pedunculados con las siguientes características deben ser considerados que tienen invasión submucosa profunda: Clasificación NICE tipo 3 o Kudo tipo V (VN y VI ). Fuerte recomendación y alto nivel de evidencia.
- Las lesiones no pedunculadas (Sin tallo) con estas características podrían ser biopsia das (en el área o disrupción de la características de la superficie). Tatuar (a menos que este en ciego o cerca a él) y remitir a cirugía.
- Los pólipos pedunculados con características de invasión profunda submucosa se podría resecar endoscópicamente con polipectomía endoscópica . Recomendación débil, bajo nivel de evidencia.
- Las lesiones de extensión lateral del tipo morfología LST-NG de forma sésil o depresiva, y las LST-G con un nódulo dominante predice un elevado riesgo de cáncer invasivo submucoso. Débil recomendación y evidencia de moderada calidad.
- Las lesiones anteriores descritas deben ser resecadas en bloque por endoscopia en lugar de resección por pedazos cuando sea posible y basado en la experiencia local. En los casos de LST-G con un nódulo dominante, al menos el área del nódulo debe ser resecado en bloque. Todos los pólipos pedunculados incluso si son grandes deben ser resecados en bloque. Débil recomendación, bajo nivel de evidencia
BIBLIOGRAFIA
- Zhou QJ Et al. Narrow.band imaging Endoscopy with and without magnification in diagnosis of clorectal neoplasia . World J Gastroenterol 2011;17:666-670
- Aasma Shaukat et al . Endoscopic Recognition and Management Strategies for Malignant colorectal polyps . recommendations of the Us Multi-Society Task Force on Colorectal Cancer. The American Journal of Gastroenterology Vol 115 1 Novenber 2020. Clinical Guideline
DR GUILLERMO SEGUNDO PEREZ GONZALEZ Medico Gastroenterólogo. Bogotá Colombia.
Leave a reply
Leave a reply