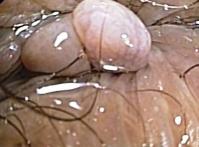
HEMORROIDES
Las hemorroides internas son una paquetes o cojines fibrovasculares localizados por encima de la línea dentada (unión anorectal ) dispuestos en tres cojines (lateral anterior, a la derecha y a la izquierda y posterior derecho ); están compuestos de un plexo arteriovenoso donde las ramas ( superior, medio y en menor medida inferior ) de las arterias hemorroidales inferiores se comunican directamente entre sí con las ramas de las venas hemorroidales correspondientes. Su complicación constituye un motivo de consulta frecuente en gastroenterologia.
Las hemorroides internas son una paquetes o cojines fibrovasculares localizados por encima de la línea dentada (unión anorectal ) dispuestos en tres cojines (lateral anterior, a la derecha y a la izquierda y posterior derecho ); están compuestos de un plexo arteriovenoso donde las ramas ( superior, medio y en menor medida inferior ) de las arterias hemorroidales inferiores se comunican directamente entre sí con las ramas de las venas hemorroidales correspondientes.
LAS HEMORROIDES CUMPLEN UNA FUNCIÓN O SON ENFERMEDAD ?
Los plexos hemorroidales son importantes en el mantenimiento de la continencia, contribuyendo del 15% al 20% de la presión de reposo del ano; también protegen el esfínter anal durante la defecación.
FRECUENCIA DE SÍNTOMAS POR HEMORROIDES
Las hemorroides son un problema común, se estima en los EEUU una prevalencia global del 4.4%; con un pico máximo hacia los 45 a 65 años de edad y más común en estratos socioeconómicos altos; no obstante su prevalencia es subestimada ya que muchos pacientes no consultan y otros por el contrario señalan como única causa de los problemas anorectales a las hemorroides.
QUE PROVOCA QUE LAS HEMORROIDES MOLESTEN
Normalmente existen unas fibras musculares que se originan en el esfínter anal internos y tienen la función de anclar cada plexo hemorroidal y su mucosa adyacente lo cual permite que después del desplazamiento ocurrido con el pujo durante la defecación recupere los plexos su posición normal es decir intra-anal en cuyo caso la línea dentada no es desplazada al exterior. El fracaso de estas fibras musculares en regresar a su posición normal a los plexos hemorroidales lleva a cambios patológicos como dilatación de la red arteriovenosa, prolapso de los plexos hemorroidales, deposición de moco en el anodermo y piel perianal , prurito y friabilidad de la piel en la zona afectada.
La línea dentada representa la unión entre el endodermo y el ectodermo embrionario y es el punto en que la mucosa cambia en el canal anal desde el epitelio rectal columnar insensible al epitelio escamoso del anodermo altamente sensible .
FACTORES QUE INFLUYEN EN COMPLICACIONES HEMORROIDALES :
- ESTREÑIMIENTO
- BAJA CONSUMO DE FIBRA
- PUJO PERMANENTE Y PERSISTENTE
- EMBARAZO
- HISTORIA FAMILIAR
- PERMANECR SENTADO MUCHO TIEMPO
SÍNTOMAS PROVOCADOS POR LAS HEMORROIDES
Las hemorroides pueden manifestarse con sensación de abultamiento perianal o de plenitud, mucosidad, sensación de suciedad, sangrado ano-rectal rojo rutilante o brillante indoloro asociado con la defecación vistos en el papel higiénico o en el inodoro después de defecar heces duras. Las hemorroides internas no causan dolor. La presencia de dolor sugiere una trombosis o la presencia de una fisura anal.
DOLOR POR HEMORROIDES
Las hemorroides internas no causan dolor. La presencia de dolor sugiere una trombosis o la presencia de una fisura anal.
DIAGNOSTICO DE HEMORROIDES
Procede de evaluación a examen endoscópico con al menos anoscopia y / o rectosigmoidoscopia flexible.
Colonoscopia total con sedación se debe realizar cuando el sangrado es atípico de las hemorroides o en la fijación de factores de riesgo de cáncer colorrectal.
Cabe señalar, sin embargo, que la simple visualización por endoscopia de vías digestivas bajas del cojín hemorroidal en un paciente sin síntomas de la protuberancia o sangrado no se puede equiparar a la enfermedad hemorroidal y hay tal diagnóstico debe hacerse. Por otra parte, las maniobras técnicas requeridas durante la retroflexión puede conducir a la falta de visualización o subestimación de las hemorroides internas debido a la distensión del recto del aire puede causar la tracción y la reducción de la hemorroide. Desinflado parcial durante esta maniobra permitirá que el tejido hemorroidal para ser más evidentes y más fácil de caracterizar. Nuestra experiencia es caracterizar las hemorroides como grande o pequeño durante la endoscopia, pero la determinación de la calificación se basa en la historia clínica y el examen.
QUE SON LAS HEMORROIDES INTERNAS Y POR QUE RAZÓN VUELVEN DESPUÉS DE CIRUGÍAS ?
Las hemorroides internas son una paquetes o cojines fibrovasculares localizados por encima de la línea dentada (unión anorectal ) dispuestos en tres cojines (lateral anterior, a la derecha y a la izquierda y posterior derecho ); están compuestos de un plexo arteriovenoso donde las ramas ( superior, medio y en menor medida inferior ) de las arterias hemorroidales inferiores se comunican directamente entre sí con las ramas de las venas hemorroidales correspondientes.
TRATAMIENTO DE LAS HEMORROIDES
El tratamiento médico puede ser eficaz en pacientes con síntomas de hemorroides leves. Ambos se recomiendan modificaciones en la dieta y de comportamiento. Terapia de primera línea se aumenta la fibra y la ingesta de líquidos. Los pacientes también deben ser advertidos de evitar el esfuerzo y limitar el tiempo de ir al baño, porque ambos se han asociado con un aumento de los síntomas de hemorroides.
La ligadura con banda de goma (RBL) es el procedimiento quirúrgico más comúnmente realizado y eficaz en el tratamiento de las hemorroides. El tejido hemorroidal redundante se liga por una banda de caucho aplicada ya sea con un endoscopio flexible o un anoscopio rígido. La ligadura del tejido conduce a la necrosis isquémica, ulceración, cicatrización, y, finalmente, la fijación de la sección redundante del plexo hemorroidal. En un meta-análisis de 18 ensayos, RBL fue más eficaz que la escleroterapia o la coagulación infrarroja en el tratamiento de grado I a III hemorroides y era menos probable que requieren tratamientos repetidos. Los autores no encontraron diferencias significativas en las complicaciones entre los procedimientos, pero los pacientes tratados con RBL reportaron más dolor. Hemorroidectomía quirúrgica fue más eficaz que RBL, pero también dio lugar a mayores tasas de complicación.
Cuando surgen complicaciones de RBL, que a menudo son autolimitados. En un gran estudio retrospectivo, la tasa global de complicaciones fue de bandas alrededor del 7%, y se limita a dolor, sangrado rectal, y los síntomas vagales, ninguno de los cuales era lo suficientemente grave como para requerir hospitalización.
La complicación grave e incluso mortal de la sepsis pélvica después del anillado, sugerida por la aparición de dolor severo, fiebre alta y retención urinaria, se ha documentado en informes de casos y se piensa que es extremadamente raro.Los pacientes inmunocomprometidos, incluyendo los que tienen SIDA, la neutropenia y la diabetes mellitus severa, presentan un mayor riesgo de infección pelviana. 18
Ligadura endoscópica flexible frente RBL se traduce en una reducción estadísticamente significativa en el número de sesiones de tratamiento requeridos y el número total de bandas aplicadas, sino que lleva a una mayor incidencia de dolor después del procedimiento. No hubo diferencias en el sangrado después del procedimiento o las hemorragias recurrentes a los 12 meses. También parece que las bandas múltiples hemorroides en una sola sesión es un enfoque seguro y eficaz, pero posiblemente a costa de mayor dolor, síntomas vasovagal, hinchazón localizada, y retención urinaria en comparación con una sola bandas por sesión.
La banda hemorroidal se puede realizar en la sala de endoscopia o en la oficina.Si se realiza durante la endoscopia, los médicos pueden utilizar dispositivos de tapa-montado que están diseñados para varices esofágicas, o anilladores-hemorroides específica que se escurren de succión de pared. Si se produce bandas en la oficina, que se puede realizar con un dispositivo de banda desechable usando un anoscopio ranurado o la “técnica de ciego” descrita por Cleator.
La escleroterapia implica la inyección de un esclerosante química en la base de una hemorroide enfermo que a su vez conduce a la trombosis, la atenuación, la cicatrización, y la eventual fijación de la zona. Está reservado para el grado I y II hemorroides, y es más eficaz que el tratamiento médico solo. Sin embargo, la escleroterapia es menos eficaz que RBL tanto en términos de logro inicial de alivio de los síntomas y la prevención de la recurrencia.
Diatermia bipolar y la fotocoagulación con infrarrojos son terapias que inducen trombosis y la esclerosis del plexo hemorroidal enfermo a través del uso de electrocauterización o radiación infrarroja, respectivamente. Se utilizan para el tratamiento de grado I y II hemorroides. No hay diferencias en el número de tratamientos necesarios o tasas de complicaciones entre las 2 modalidades, 25pero la coagulación infrarroja requiere más sesiones que RBL.
Doppler guiado por la fotocoagulación con láser (DLC) es un procedimiento más nuevo en el que la coagulación de la rama terminal de la arteria hemorroidal superior se realiza mediante la fotocoagulación con láser bajo la guía Doppler.En un estudio prospectivo comparando DLC con RBL, el tratamiento con láser se asoció significativamente con menos dolor, mayor resolución de los síntomas, y una mejor calidad de vida en pacientes con grado II o III hemorroides. Sin embargo, el procedimiento conlleva costes adicionales; el coste de cada sonda láser es de aproximadamente 17 veces mayor que la de la RBL (350 vs 20 euros en el estudio).
CUANDO DEBEN OPERARSE LAS HEMORROIDES ?
Las indicaciones para el tratamiento quirúrgico de las hemorroides de grado IV incluyen las hemorroides o encarcelados, fallo o inviabilidad técnica de tratamiento no quirúrgico, condiciones coexistentes que requieren cirugía, tales como fisura anal o hemorroides externas sintomáticos, o la preferencia del paciente. En un estudio, más del 90% de pacientes fueron tratados con éxito sin cirugía, con sólo el 9,3% en última instancia, que requiere cirugía. Cuando se compara con RBL para las hemorroides grado III hemorroidectomía fue más efectivo, pero tenía una mayor incidencia de dolor y las complicaciones. En el contexto de grado II hemorroides, clientes potenciales de la cirugía para bajar las tasas de recurrencia en comparación con los tratamientos no quirúrgicos pero se asocia con un mayor dolor y una recuperación prolongada.
Una variedad de enfoques para la cirugía se han descrito, con la distinción entre el ser hemorroidectomía convencional y con grapas de especial relevancia.Hemorroidectomía convencional consiste en extirpar la hemorroide patológica, entonces o bien el cierre primario en el “hemorroidectomía cerrada” o ligadura simple de los vasos hemorroidales y terminación de la operación en el “hemorroidectomía abierta.” 3 hemorroidectomía grapada implica el uso de un dispositivo que forma circunferencial impuestos sobre el consumo y grapas cerradas un anillo de tejido redundante dentro del plexo hemorroidal. Cuando la cirugía está indicada, hemorroidectomía grapada se asocia con menores tiempos operatorios, la convalecencia más breve, más rápido retorno de la función intestinal, y menores tasas de dolor y discapacidad postoperatorio que la hemorroidectomía convencional. 29,30 Sin embargo, el enfoque convencional se asocia a largo significativamente menor término recurrencia. 30-33
Conclusión
La enfermedad hemorroidal es un problema común que puede ser sobre-estimado por los pacientes y tratado con deficiencia por los médicos. Una historia cuidadosa y un examen físico con especial atención en la anatomía anorrectal es el paso inicial. Muchos pacientes con diagnósticos diferentes y, a veces insidiosos atribuirán sus síntomas de la enfermedad hemorroidal. Como resultado, la evaluación hace necesario realizar más exámenes de diagnóstico, como la colonoscopia, con base en los hallazgos iniciales de historia y se debe individualizar cada caso.
Teniendo encuenta su seguridad, eficacia y economía , la ligadura de hemorroides con banda ( RBL) es el tratamiento quirúrgico de primera línea.
Cualquier condición concomitantes tales como fisuras o espasmo del esfínter deben tratarse si están presente. Una vez se ha establecido el diagnóstico de las hemorroides sintomáticas, el tratamiento con un aumento de la fibra y la ingesta de líquidos, así como limitar la cantidad de tiempo dedicado al baño, son las terapias médicas más establecidos. En el contexto de las hemorroides encarcelados o en aquellos pacientes que fallan o no son susceptibles de tratamientos no quirúrgicos, debe considerarse la cirugía por hemorroidectomía convencional o con grapas como una opción.
QUIERE SABER DE :
HEMORROIDES PREVENCIÓN Y TRATAMIENTO
Bibliografía:
- Johanson JF, Sonnenberg A. Gastroenterología. 1990; 98 (2): 380-386.
- Ganz RA. Clin Gastroenterol Hepatol. 2013; 11 (6): 593-603.
- Corman ML. Hemorroides. En: ML Corman, ed. Cirugía de Colon y Recto, 4ª ed. Philadelphia, PA: Lippincott-Cuervo; 1998: 147-205.
- Thomson WH. Br J Surg. 1975; 62 (7): 542-552.
- Lestar B, F Penninckx, Kerremans R. Int J Colorectal Dis. 1989; 4 (2): 118-122.
- Johannsson HO, Graf W, Pahlman L. Am J Gastroenterol. 2005; 100 (2): 401-406.
- Johanson JF, Sonnenberg A. Am J Gastroenterol. 1994; 89 (11): 1981-1986.
- Loder PB, Kamm MA, Nicholls RJ, et al. Br J Surg. 1994; 81 (7): 946-954.
- Madoff RD, Fleshman JW. Comité de Práctica Clínica, Asociación Americana de Gastroenterología.Gastroenterología. 2004; 126 (5): 1463-1473.
- Banov L Jr, Knoepp LF Jr, Erdman LH, et al. JSC Med Assoc. 1985; 81 (17): 398-401.
- Comité de Tecnología de la ASGE. Gastrointest Endosc. 2010; 72 (6): 1117-1123.
- Un Wald, Bharucha AE, Cosman AC, et al. Am J Gastroenterol. 2014; 109 (8): 1141-1157.
- Alonso-Coello P, E Mills, talones-Ansdell D, et al. Am J Gastroenterol. 2006; 101 (1): 181-188.
- MacRae HM, McLeod RS. Dis Colon Recto. 1995; 38 (7): 687-694.
- El Nakeeb AM, Fikry AA, Omar WH, et al. Mundial J Gastroenterol. 2008; 14 (42): 6525 a 6530.
- O’Hara VS. Dis Colon Recto. 1980; 23 (8): 570-571.
- Sim NS, Tan Ky, Poon PL, et al. Tech Coloproctol. 2009; 13 (2): 161-164.
- Shemesh IE, IJ Kodner, Fry RD, et al. Dis Colon Recto. 1987; 30 (3): 199-200.
- Wehrmann T, Riphaus A, Feinstein J, et al. Gastrointest Endosc. 2004; 60 (2): 191-195.
- Lee HH, Spencer RJ, Beart RW Jr. Dis Colon Recto. 1994; 37 (1): 37-41.
- Poon GP, Chu KW, Lau WY, et al. Dis Colon Recto. 1986; 29 (12): 836-838.
- Khubchandani TI. Dis Colon Recto. 1983; 26 (11): 705-708.
- Cleator I, cleator M. estadounidense Gastroenterol Rev2005; 5:. 69-73.
- Khoury GA, Lago SP, Lewis MC, et al. Br J Surg. 1985; 72 (9): 741-742.
- Un Dennison, Whiston RJ, Rooney S, et al. Dis Colon Recto. 1990; 33 (1): 32-34.
- Giamundo P1, Salfi R, Geraci M, et al. Dis Colon Rectum. 2011; 54 (6): 693-698.
- Bleday R, Pena JP, Rothenberger DA, et al. Dis Colon Recto. 1992; 35 (5): 477-481.
- Shanmugam V, Muthukumarasamy G, Cook JA, et al. Colorectal Dis. 2010; 12 (6): 579-586.
- Sutherland LM, Burchard AK, Matsuda K, et al. Arco Surg. 2002; 137 (12): 1395-1406.
- Tjandra JJ, Chan MK. Dis Colon Recto. 2007; 50 (6): 878-892.
- Jayaraman S, Colquhoun PH, Malthaner RA. Dis Colon Recto. 2007; 50 (9): 1297-1305.
- Giordano P, Gravante G, Sorge R, et al. Arco Surg. 2009; 144 (3): 266-272.
- Nisar PJ, Acheson AG, Neal KR, et al. Dis Colon Recto. 2004; 47 (11): 1837-1845.
DR GUILLERMO SEGUNDO PÉREZ GONZÁLEZ GASTROENTERÓLOGO BOGOTÁ COLOMBIA
Leave a reply