CANCER DE PANCREAS DETECCION TEMPRANA
El cáncer de páncreas (CP) es la tercera causa de muerte por cáncer y de pobre pronóstico con solo 10% de sobrevida a 5 años. A pesar de los avances en la ciencia médica y en tecnología en 10 años pasara al segundo puesto. Cerca del 85% de los pacientes al momento del diagnóstico están en fase localmente avanzada o enfermedad metastásicas a distancia. La pobre sobrevida se debe a escasa detección en estadios tempranos y la pobre efectividad de los tratamientos. Para mejorar la sobrevida se debe mejorar la detección temprana y en estadios resecable además desarrollar mejores quimioterapias que sean tolerables por los pacientes en avanzada edad y prevenir las recurrencias después de una resección quirúrgica curativa.
La detección temprana del cáncer de páncreas es crítica para mejorar la sobrevida; no obstante el Task Force de cribado y prevención no recomienda tamizaje debido a su incidencia baja en la población general (12.9 por 100.000 por año) vista en consulta de gastroenterología.
Para evitar sobre diagnósticos Chari ha propuesto tres pasos para realizar cribado y diagnóstico temprano del cáncer de páncreas:
- Definir grupo de alto riesgo (incluye diabetes de inicio reciente o DMIR )
- Biomarcadores según modelo clínico ( ACE- Ca 19-9). ( no existen comerciales algunos anticuerpos séricos combinado con mutaciones de DN de células libres)
- Estudios de Imágenes ( TC – RMN – USE)
- USE FNB o PAAF ( Ultrasonido diagnóstico con toma de citología o biopsias )
Definición de alto riesgo: aquella población que tiene de 5 a 6 veces y 5% mayor de riesgo en toda su vida de desarrollar cáncer de páncreas:
- La predisposición hereditaria para cáncer de páncreas
- Lesiones quísticas del páncreas que producen mucina:
- cerca el 15% de los canceres de páncreas son considerados que surgen de lesiones quísticas productoras de mucina del páncreas los cuales incluyen neoplasias mucinosas papilares intraductal (IPMN) que pueden nacer desde el conducto pancreático principal (IPMN de conducto principal poseen un potencial elevado de malignidad del 36-100% se recomienda cirugía al momento del diagnóstico) o de un brazo lateral (BD-IPMN poseen bajo potencial de malignidad, se recomienda seguimiento), o ambas 8 Tipo mixto de IPMN ). Los factores de riesgo epidemiológicos para desarrollar IPMN incluyen edad avanzada, historia de diabetes especialmente dependiente de insulina, pancreatitis crónica e historia familiar de cáncer de páncreas. En la mayoría de los pacientes los quistes de páncreas son descubiertos incidentalmente durante un estudio de imagen abdominal motivado por síntomas inespecíficos de dolor abdominal o nauseas. Los síntomas que podrían relacionarse a IPMN son dolor de espalda, ictericia obstructiva, diabetes y pérdida de peso los cuales son inespecíficos. El dolor tipo dispepsia que no varía con las comidas e irradiado al dorso intratable debe despertar alarma de estudios complementarios para descartar enfermedad bioliopancreática.
El TC de abdomen y pelvis con protocolo para páncreas es el estudio inicial en quistes pancreáticos con una exactitud del 56% al 85%. La RM con colangiografia tiene la ventaja de identificar la conectividad del conducto pancreático con el quiste sin la exposición a radiación ionizante. La neoplasia quística mucinosa (NQM) ocurre en mujeres jóvenes en el páncreas distal. La resección confirma el diagnóstico.
El 25% de los quistes resecados con sospecha de malignidad son lesiones benignas y nunca progresarían a malignidad. El 78% de los IPMN- BD no tenían cáncer ni displasia de alto grado al momento de la resección.
- Diabetes Mellitus (DM) de inicio reciente en mayores de 50 años tienen de 6 a 8 veces mayor riesgo de tener cáncer de páncreas y 1% de probabilidad de desarrollar cáncer de páncreas a 3 años de seguimiento desde diagnostico glicémico inicial. La hiperglicemia es debida a destrucción del tejido pancreático mucho antes de ser visible en imágenes. La diabetes de inicio temprano parece ser un fenómeno para neoplásico que precede al diagnóstico de cáncer de páncreas. La hiperglicemia aparece de 36 a 30 meses antes el diagnóstico de CP. El grado de elevación de la glicemia está asociado con volumen incrementado del tumor con pobre diferenciación.
- Pancreatitis crónica: El riesgo es 16 veces mayor que el de la población general. El riesgo disminuye a 3 veces después de 9 años de seguimiento. Al menos el 5% de los pacientes con pancreatitis crónica desarrollan CP. Este riesgo está asociado a exposición a tabaco, alcohol e inflamación crónica que conduce a carcinogénesis.
Predisposición genética a cáncer de páncreas: puede ser dividida en 3 grupos:
- Síndrome de cáncer pancreático familiar (CFP): familias con 2 o más miembros en primera línea afectados por cáncer pancreático exocrino quienes no cumplen con los criterios de otros tumores hereditarios. Los pacientes con historia familiar de CP son considerados de riesgo alto y este se incrementa con el número de miembros afectados en primera línea de consanguinidad y a tendencia es a desarrollarlo a edades más tempranas. El tabaquismo aumenta el riesgo hasta 3 veces más constituyendo hasta el 7% del total de canceres de páncreas.
Otro grupo son los síndromes de cáncer pancreático heredados como: Síndrome de Peutz Jeghers, síndrome de cáncer de ovario y mama, síndrome de Lynch, melanoma mola múltiple atípico familiar y síndrome de Li-Fraument. Estos ocurren como consecuencia de una mutación patogénica de línea germinal, y ellas representan cerca del 3% de todos los canceres pancreáticos.
- Síndromes de predisposición a tumores hereditarios con mutación de línea germinal con CDKN2A, TP53,MLH1, BRCa2, ATM y BRCA1,y
- Síndromes genéticos asociados con inflamación crónica del páncreas
OTRAS ENFERMEDADES DE RIESGO
- Diabetes Mellitus de reciente inicio ( NOD) . El 40% de los pacientes con Adenocarcinoma ductal pancreático ( PDAC) pueden presentar Diabetes Mellitus con pérdida anormal de peso . Se ha detectado alteración metabólica como pérdida del tejido adiposo subcutáneo hasta 18 meses antes del diagnóstico del cáncer pancreático se cree debido a sobreexpresión de la proteína 1 del acople del tejido adiposo.
- La pancreatitis hereditaria es una enfermedad autosómica dominante causada por mutaciones de línea germinal del gen tripsinógeno catiónico (PRSS1) con riesgo en la vida de 40%.
- La Fibrosis quística es causada por mutación en el gen regulador transmenbrana con 5 veces incrementado de desarrollar cáncer de páncreas
Existen modelos de estratificación del riesgo que incluyen: edad, cambios en la glicemia y cambios en el peso. Sharma et al. Utilizo EHR llamado “Diabetes de inicio reciente incrementada para CP “(ENDPAC)
DETECCION TEMPRANA DE LESIONES PANCREATICAS CON IMÁGENES
IMÁGENES NO INVASIVAS
El TAC de abdomen a doble contraste es el examen estándar con una sensibilidad del 76% al 96% y especificidad del 67%. Teniendo mayor agresividad y pobre pronóstico aquellos que se visualizan muy distintos al tejido pancreático que lo rodea contrario aquellos que sus bordes son difíciles de distinguir del tejido pancreático son de mejor pronóstico y sobrevida. El uso de la inteligencia artificial aumenta significativamente la sensibilidad y especificidad al interpretar estas imágenes.
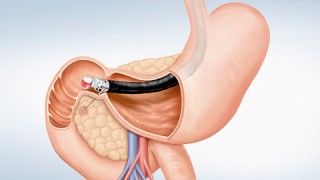
El ultrasonido endoscópico (USE) es la prueba de escogencia para establecer el diagnóstico en un paciente con sospecha de CP con estudios previos de imágenes no conclusivos; pese una mayor sensibilidad para lesiones pequeñas y cáncer pancreático temprano. El USE puede identificar hasta lesiones de 2 y 3 ms. Detecta lesiones anormalidades en paciente de alto riesgo hasta en un 43% vs de solo 11% en el TAC y 33.3% en la RMN. El USE con contraste (utilizando micro burbujas de aire) y la Elastografía provocan en mejoría de la sensibilidad en la detección del CP. El principal papel de la Ecoendoscopia en lesiones focales del páncreas es en la adquisición de tejidos para diagnóstico ya sea con aspiración con aguja fina (PAAF o FNA) o biopsias de núcleo para diferenciar las lesiones benignas de las malignas. Igualmente en el estudio de Tumores quísticos pancreáticos permite el estudio físico, cito químico, histológico y genético de estas lesiones permitiendo a través del estudio de las células el estudio de diferentes mutaciones como KRAS, GNAS, PIK3Ca, SMAD4, TP53 que permiten diferenciar la displasia de bajo, de alto grado del cáncer pancreático.
TUMORES QUISTICOS DEL PANCREAS
RECOMENDACIONES PARA PREVENIR EL CANCER DE PANCREAS.
Estos pacientes deben ser sometidos a un programa de seguimiento estricto con USE (Ultrasonido Endoscópico) con PAAF si lo ameritan.
1. Identificar a individuos con 2 o 3 miembros en la familia que han padecido cáncer de páncreas (2 en primera línea y 3 hasta tercera línea de consanguinidad).
2. Identificar los pacientes con Enfermedades hereditarias o síntomas que aumentan el riesgo de desarrollar cáncer de páncreas como el Síndrome de Peutz -Jeghers ,Melanoma familiar múltiple atípico , cáncer de mama y cáncer de ovario – colon .
3. No Fumar
4. Controlar el consumo de alcohol
5. Mantenerse en el peso ideal y por supuesto evitar y/ó tratar la Obesidad
6. Realizar Ejercicio cardiovascular de 150-200 minutos semanales repartidos de 3 a 5 días.
7. Ante la aparición de una Diabetes mellitus de presentación atípica ó descompensación de un paciente estable sin causa aparente descartar cáncer de páncreas (USE- ultrasonido endoscópico) ; TAC multicorte o RMN .
8. Se propone desde los 60 años de edad un Ultrasonido endoscópico de Cribado como forma de tamización en pacientes asintomáticos.
9. Realizar una Ultrasonido endoscópico en casos de pacientes con dolores lumbares de causa no clara o dolores en la boca del estómago ( epigastrio ) irradiado al dorso que no mejoran al tratamiento convencional.
10. Aumentar el consumo de anti-oxidantes y de ácidos grasos polinsaturados como el aceite de Oliva, pescados de aguas frías, como el Salmón, y disminuir la ingesta de enlatados que contengan nitrosaminas al igual que disminuir la exposición a químicos nocivos. La dieta mediterránea, en combinación con otros factores como los estilos de vida saludables, ha demostrado ser un factor protector contra el cáncer de páncreas.
Bibliografía
- Sushil Kumar Garg Et al. Early detection of pancreatic cancer. Review. Current Opinion. Vol,36 #5 Sept 2020. Pag 456-461.
- Sofuni A Et al. Differencial diagnosis of pancreatic tumors using ultrasound contrast imaging. J Gastroenterol 2005; 40:518 – 525.
- Singhi Ad Et al . Preoperative next-generation sequencing of pancreatic cyst fluid is highly accurate in cyst classification and detection of advanced neoplasia. Gut 2018 ;67:2131-2141.
- 4. Sah RP Sharma Et al . Phases of mtabolic ans Soft tissue changes in months preceding a diagnosis of pancreatic ductal adenocarcinoma . Gastroenterology 2019; 156 pag 1742-1752
DR. GUILLERMO SEGUNDO PEREZ GONZALEZ MEDICO GASTROENTEROLOGO ECOENDOSCOPISTA BOGOTA COLOMBIA
Leave a reply
Leave a reply